Fettleber, auch NAFLD („non-alcoholic fattly liver disease“) genannt, betrifft allein in Deutschland mindestens 20 Millionen Menschen und ist eine unbekannte Volkskrankheit. Sie fördert die Entstehung von Typ 2 Diabetes, Leberzirrhose und erhöht das Risiko für viele Krebsarten.
In diesem Beitrag erfährst Du, die sie entsteht, was dabei passiert und wie Du nachhaltig und ohne Medikamente die Fettleber behandeln kannst.
Inhaltsverzeichnis
Was ist eine Fettleber?
Eine nicht-alkoholische Fettleber könnte man als „menschliche Stopfleber“ bezeichnen. Sicher kennst Du Gänsestopfleber, hast diese vielleicht schon mal gegessen. Die Gänse werden mit Kraftfutter (v.a. kohlenhydratreichem Hafer) gemästet und lagern vermehrt Fette in der Leber ein, bis diese anschwillt und als Stopfleber verkauft wird.
Bei der Gänsestopfleber erreicht die Leber dabei einen Fettanteil von bis zu 70 % – beim Menschen liegt der Anteil bei 10-25 %. Wenn mindestens 10-25 % der Leberzellen deutliche Fettansammlungen aufweisen (Gewebeprobe oder unter dem Ultraschall sichtbar), spricht man von einer Fettleber.

Eine Gänsestopfleber ist im Grunde auch eine Fettleber – beim Menschen ist es ähnlich, wenn auch nicht so extrem.
In jedem Fall ist dieser Prozess unappetitlich und ungesund und kann katastrophale Folgen haben. Wichtig ist daher, sie früh genug zu erkennen und eine Änderung der Lebensführung einzuleiten. Erste Vorschläge in der konventionellen Medizin kamen schon, mit Statinen oder Glitazonen zu arbeiten – aber die Fettleber ist eine Lifestyle-Erkrankung und kann als solche nur mit einer Änderung der Lebensführung verbessert werden.
Wissenschaftler schätzen, dass jeder vierte Mensch weltweit eine nicht alkoholische Fettleber aufweist – das wären allein in Deutschland 20 Millionen Menschen. Prof. Dr. Nicolai Worm, der maßgeblich an der Erforschung und Publikmachung dieses Themas beteiligt ist, schätzt sogar eine Epidemiologie von 25-30 Millionen Menschen in Deutschland – also jeder zweite Mensch mit Übergewicht.
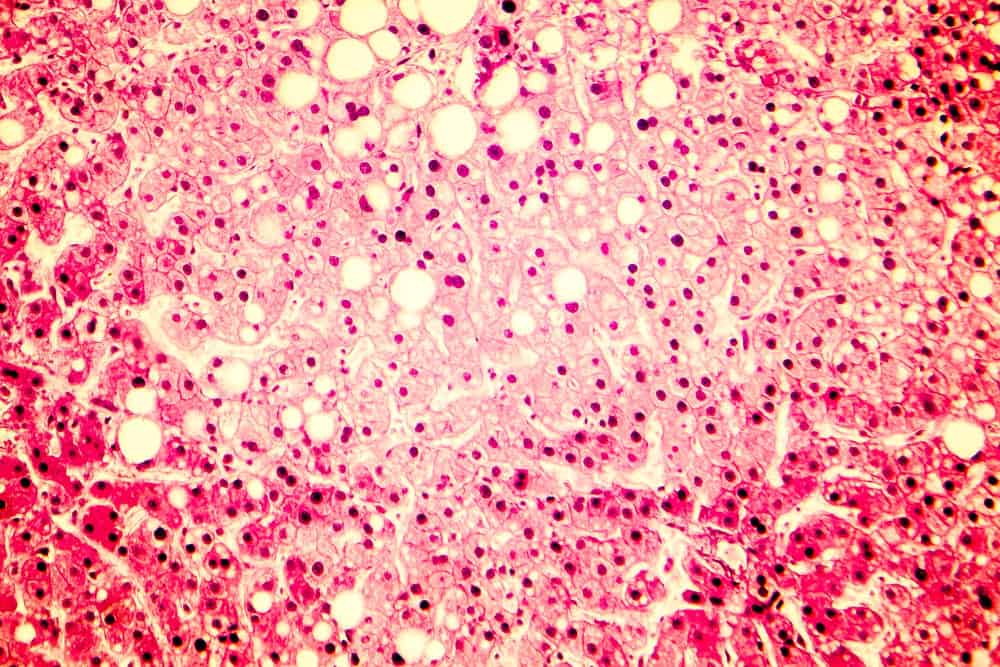
Eine Fettleber unter dem Mikroskop: Ein großer Teil der Leberzellen zeigt Fetteinlagerungen.
Entstehung und Ursachen
Wie entsteht die Fettleber? Die englische Bezeichnung lautet non-alcoholic fatty liver disease (NAFLD) – nichtalkoholische Fettleber. Durch exzessiven Alkoholkonsum kann die Leber auch verfetten und sich dann eine Zirrhose bilden – die nicht-alkoholische Variante ist gänzlich von Alkohol losgelöst, beides kann aber gleichzeitig vorliegen, je nach Lebensführung.
Was passiert dabei und wie entsteht eine NAFLD? Der zugrundeliegende Prozess ist schnell erklärt: Fett wird in großer Menge in der Leber gespeichert, obwohl das von der Natur nicht vorgesehen wurde – dazu ist die Leber nicht da. Hier passiert es trotzdem.
Was sind die Gründe und Risikofaktoren?
Übergewicht
Übergewicht und Fettleibigkeit haben chronische Entzündungen im Körper und einen erhöhten Triglyzerid-Spiegel zur Folge. Dies führt dazu, dass die Leber Fett speichert, um das Blut zu entlasten.
Fetttransport
Der Abtransport von Fetten aus der Leber in Fettgewebe und Muskelzellen ist eingeschränkt. Grund hierfür können Nährstoffdefizite (u.a. Omega 3-Mangel, Vitamin A, Cholin & Proteine) sein.
Bei zu hohem Zuckerkonsum wird die Fruktose (Fruchtzucker) in der Leber in Glyzerin und dann in Triglyzeride umgewandelt und direkt gespeichert. Bei Kindern mit zu hohem Zuckerkonsum tritt dies häufig auf. Die Grenze, aber der die Leber Fett aus Fruktose herstellt, liegt bei Nicht-Sportlern bei 30g täglich.
Nährstoffdefizite
Nährstoffdefizite haben zur Folge, dass der Fettstoffwechsel (Bildung, Transport, Speicherung, Metabolisierung) nur eingeschränkt funktioniert. Bei Übergewicht und ungesunder Ernährung ist eine Fett-Leber die direkte Folge.
Eine Schilddrüsenunterfunktion, die ebenfalls 20 Millionen Menschen in Deutschland betrifft, begünstigt die Entstehung einer NAFLD, da auch sie maßgeblich Fett- und Leberstoffwechsel beeinflusst.
Bewegungsmangel kann ebenfalls die Bildung beschleunigen, da Sport und Bewegung einige der wichtigsten Treiber für den Fettstoffwechsel sind und dafür verantwortlich sind, dass Fette aus der Leber in die Muskelzellen transportiert werden.
Kohlenhydratreiche Ernährung
Eine kohlenhydratreiche, industrielle Ernährung ist ein weiterer Risikofaktor. Denn so eine einseitige und ungesunde Ernährung führt zu einem Prozess namens De-Novo-Lipogenese, also die Neubildung von Fett aus Kohlenhydraten. Dies passiert bei eher unsportlichen Menschen, die sich sehr kohlenhydratlastig („Kraftfutter“) ernähren.
Symptome
Wie erkennst Du eine Fettleber? An Symptomen gibt es keine eindeutigen, wie bei vielen anderen chronischen Erkrankungen.
Auf diese Punkte solltest Du achten und dann einen Hausarzt aufsuchen, der Dir bei der Diagnose helfen kann:
- Fettleibigkeit
- „Skinny fat“
- Sichtbarer Stau von Fett im Nacken- und Kinnbereich („Doppelkinn“)
- Erhöhte Triglyzerid-Werte im Blut
- Erhöhte Leberwerte im Blut (ALAT, GGT, AST)
- Sichtbarer „Bierbauch“ trotz geringem Alkoholkonsum
- Sichtbare Wölbung der Leber unter der rechten Brust (oberster rechter Rippenbogen)
- Metabolisches Syndrom, v.a. Insulinresistenz oder Typ 2 Diabetes
Lage und Größe der Leber im Körper – bei Fettleber ist dieses Areal spür- und häufig auch ertastbar.
Fettleber ohne Übergewicht – Das Skinny-Fat Phänomen
Als „Skinny Fat“ werden umgangssprachlich Menschen bezeichnet, welche mit einem BMI unter 25 nicht als übergewichtig gelten und nach außen hin schlank aussehen, aber größere Mengen Fetteinlagerungen im Bauchraum haben. Viele von ihnen weisen sogar eine Fettleber auf.
Besonders häufig betroffen sind sogenannte „Schreibtischarbeiter“, die sich wenig bewegen, oder solche, die sich sehr kohlenhydrat-haltig und industriell ernähren.
Sie sehen zwar schlank aus, erschrecken dann aber über eine vergrößerte Leber im Ultraschall und über Triglyzerid-Werte von über 150 mg/dl.
Diagnose der Fettleber
Wie lässt sich eine Fettleber erkennen? Da das Krankheitsbild der NAFLD noch recht neu ist, gibt es noch keine einheitliche Diagnose. Laut Prof. Worm ist es am gängigsten, in einem Ultraschall und/oder durch eine Gewebeprobe nachzuweisen, dass …
– das Volumen der Leber durch Fetteinlagerung erhöht ist
– es eventuell schon entzündliche, zirrhotische Veränderungen vorliegen
– dass mindestens 10-25 % der Leberzellen größere Fetteinlagerungen aufweisen
– und dass im Blut entsprechend erhöhte Fettwerte (Triglyzeride, auch Cholesterin) nachweisbar sind
Da das Krankheitsbild noch nicht einheitlich in der konventionellen beschrieben ist und noch keine einheitliche Diagnose definiert wurde, gibt es offiziell auch keine Fettleber-Therapie.
Erste wissenschaftliche Arbeiten schlagen eine Therapie mit Vitamin E und Statinen und/oder Glitazonen vor, um die Blutfettwerte zu senken – aber ob sich dies positiv auf die Fettleber auswirkt, ist fraglich.
Eine medikamentöse Therapie ist aus aktueller Sicht hier Fehl am Platz, eine naturheilkundliche Therapie inklusive Änderung der Lebensführung die einzige nachhaltige, gesunde Möglichkeit. Auf diese gehe ich gleich ein.
Folgen einer Fettleber
Welche Folgen kann eine Fettleber für die Gesundheit haben? Wenn nicht schon gewisse Vorerkrankungen vorliegen, kann es zu einer Verschlimmerung des metabolischen Syndroms, weiteren Blutfett-Erhöhungen und metabolischer Entgleisung (z.B. Typ 2 Diabetes) kommen.
Das wirklich gefährliche an einer chronischen Fettleber ist jedoch die Fettleber Entzündung, welche durch die Fetteinlagerung kommt, die irgendwann in einer Leberzirrhose münden kann. Eine chronische Entzündung der Leber – eine Fettleber Hepatitis – ist bereits kein Zuckerschlecken und führt schrittweise zu einer Zerstörung des Lebergewebes.
Die Zirrhose ist dann das Endstadium der Leberschädigung. Sie beginnt mit einer Fibrose, einer Bindegewebsvermehrung, aus der sich dann mehrere, 0,3-3 cm große Zirrhose-Knoten bilden können.
Die Leber kann nach und nach ihre Aufgaben nicht mehr wahrnehmen, die Stoffwechselleistung entgleist immer mehr, die Entgiftung wird eingeschränkt. Die Folgen hier brauche ich nicht im Detail zu erklären.
Das Risiko für Leberkrebs steigt stark, jedoch auch für andere Krebsarten, da Leberkrebs rasch metastasiert. Hier kann, falls noch keine Metastase vorliegt, durch Operation interveniert werden – wenn jetzt eine Umstellung der Lebensführung erfolgt, bestehen noch gute Chancen, dass sich die Leber wieder ein Stück oder vollständig regeneriert: Aus etwa einem Viertel gesunder Leber kann wieder eine völlig gesunde Leber „heranwachsen“. Das benötigt jedoch gutes Zutun.
Dies gilt es zu vermeiden – daher klären wir hier auf und wollen Lösungsstrategien mitgeben, um eine Fettleber früh zu erkennen und nachhaltig & gesund zu behandeln.
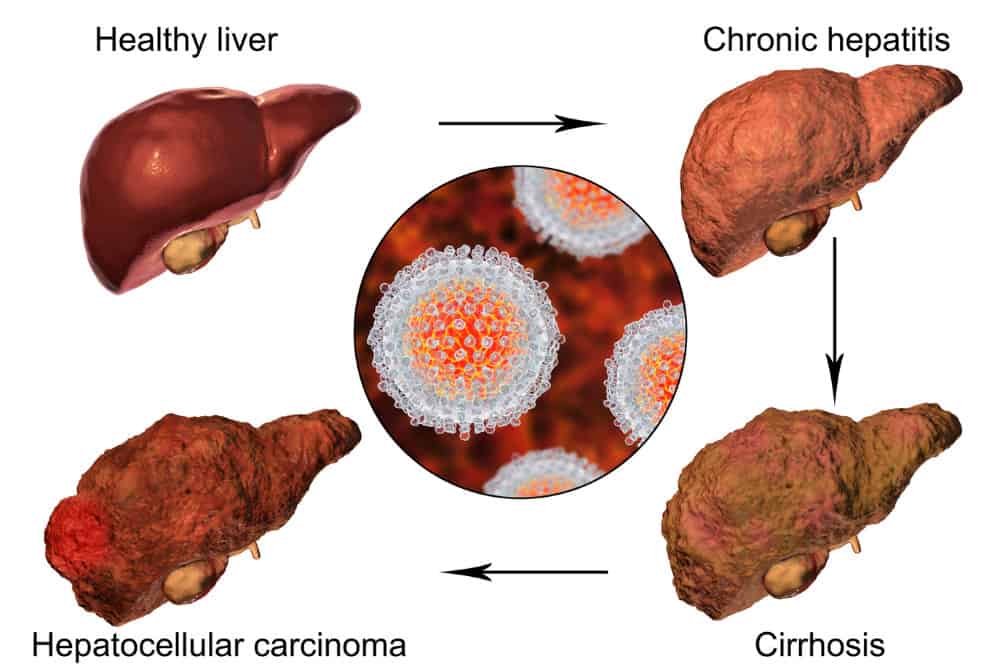
Was im schlimmsten Fall passieren kann …
Metabolisierung von Medikamenten
Einheitliche wissenschaftliche Untersuchungen gibt es noch nicht – bisherige Arbeiten deuten jedoch darauf hin, dass es bei einer Fettleber zu einer veränderten Metabolisierung von Medikamenten kommen kann.
Üblicherweise werden die CYP3A4-Enzyme in ihrer Aktivität erhöht, während andere CYP-Enzyme in ihrer Leistung nachlassen – wer dauerhaft Medikamente einnimmt, sollte dies berücksichtigen und gegebenenfalls die Dosis der Medikation anpassen.
12 Lösungsstrategien: Fettleber natürlich behandeln
Die besten Aussichten – sowohl aus der wissenschaftlichen Datenlage als auch aus der Praxis – bestehen bei einer gesünderen Lebensführung. Wenn die Leber alle Bausteine bekommt, die sie braucht, und die Ursachen für die Fetteinlagerung beseitigt werden, kommt es zu einer raschen Ent-Fettung der Leber und einem gänzlich neuen Lebensgefühl.
Die wichtigsten Tipps und Lösungsstrategien bei Fettleber möchte ich Dir daher hier mitgeben:
Abnehmen
Die wichtigste Strategie bei Fettleber: Abnehmen. Wenn Adipositas vorliegt, ist es zunächst sinnvoll, den BMI in einen Bereich von 25-30 zu bringen und schrittweise gesund abzunehmen. Das kann in vielen Fällen bereits die Fettleber „heilen“.
Dazu haben wir einige beliebte Beiträge in unserem Magazin, z.B. schnell abnehmen & warum nehme ich nicht ab.
Sport
Sport sollte für jeden Menschen wie ein Vitamin sein: Lebensnotwendig und regelmäßig. Dadurch wird der Stoffwechselumsatz erhöht, die Triglyzeride sinken, die Mitochondrien werden gestärkt und die Leber gibt aktiv ihre Fettsäuren ab, um die Muskeln mit frischen Fettsäuren zu versorgen.
Sport ist daher Teil einer jeden guten Fettleber Therapie. Ob Kraft- oder Ausdauersport, ist dabei einerlei – Hauptsache Sport, Hauptsache Bewegung und Hauptsache Spaß.
Ich persönlich finde eine Mischung aus Kraft- und Ausdauersport am besten, jeweils 2x wöchentlich, um sowohl die Muskeln als auch das Herz-Kreislauf-System zu stärken. Jeden Tag ein längerer Spaziergang ist ebenfalls eine gute Empfehlung.
Ernährung
Die Ernährung sollte laut Prof. Worm und aktuellen Forschungen folgendermaßen aussehen:
- So natürlich, gesund, nährstoffreich und unverarbeitet wie möglich
- Empfehlenswerte Ernährungsformen: Paleo Ernährung, Clean Eating, Ayurveda, auch eine Zeit lang Rohkost ist gut. Aber es geht auch ohne Konzepte.
- Wer sich natürlich, nährstoffreich ernährt statt industriell, hat bereits einen großen Schritt getan.
- Es gibt ein paar Lebensmittel, die sich besonders gut eignen bei Fettleber, auf diese gehe ich im Anschluss an.
- Wenn Du Dich zu den genannten Ernährungsformen oder Faustregel informieren möchtest, findest Du hinterlegte Artikel dazu.

Omega 3-Fettsäuren sind ein wertvoller Begleiter für die Gesundheit.
Omega 3-Fettsäuren
Omega 3-Fette sind fundamental wichtig für den Fettstoffwechsel und lindern chronische Entzündungen. Sie konnten in Studien als wesentlicher Bestandteil der Ernährungsumstellung viel zur Besserung beitragen.
Ich empfehle, einen Omega 3-Index von 10-12 % anzupeilen.
Dazu sind 3-4 g Omega 3-Fette täglich aus einem hochwertigen Fischöl oder Algenöl nötig. Wenn Du wissen möchtest, welches Omega 3-Produkt ich selbst nehme und dabei regelmäßig meine Blutwerte untersuche, schreibe mir gerne eine Nachricht und sei neugierig 😊.
Leber essen
Das mag jetzt für viele absurd klingen: aber Tierleber essen ist gut für unsere Leber – denn hier sind alle Nährstoffe, sprich Bausteine, enthalten, die unsere Leber auch benötigt. Besonders für einen funktionierenden Stoffwechsel.
Und nein, die Leber ist kein Speicherort für Giftstoffe!
Ich persönlich peile 1x wöchentlich eine Portion Rinderleber an und kann das sehr empfehlen – bei unseren Rezepten findest Du bereits zahlreiche Rezepte auch für Innereien, die bei vielen noch sauer aufstoßen, aber mit den richtigen Rezepten richtig lecker und nährstoffreich sind.
Überlege mal … eine Portion Rinderleber versorgt Dich mit fast allen Nährstoffen, die Dein Körper braucht, in einer top Bioverfügbarkeit:
- Vitamin A
- B-Vitamine
- Vitamin C
- Vitamin E
- Proteine
- Cholin
- Kreatin
- Taurin
- Carnitin
- Coenzym Q10
- Glutathion
- Was will man mehr?
Proteine
Ein Proteinverzehr von 1,5-2g Protein pro Kilogramm Körpergewicht wird stark empfohlen. Für einen 100 kg schweren Erwachsenen entspricht das 150-200 g Protein.
Eine natürliche, gesunde Ernährung mit viel Weidefleisch, Bio-Eiern, Fisch aus Wildfang, Hülsenfrüchten und sinnvollen Nahrungsergänzungen (z.B. Whey- und Kollagen-Protein) helfen dabei sehr.
Und nein, für die Nieren ist das nicht schlecht, sondern förderlich – sofern Du ausreichend trinkst.
Cholin
Cholin ist wichtiger Bestandteil der Fett-Transporter im Körper. Es hüllt nämlich die Fettkügelchen ein, die durch Dein Blut schwimmen und das wir als Chylomikronen bezeichnen. Fehlt das Cholin, verfettet die Leber.
Du findest Cholin in Rinderleber, Bio-Eigelb, Meeresfrüchten und in der Drogerie als Soja- oder Sonnenblumen-Lecithin.

Lecithin findet sich in Eigelb, Leber, Meeresfrüchten und als Nahrungsergänzung auch pur.
Carnitin
Auch Carnitin hilft beim Fetttransport, nämlich von der Zelle in die Mitochondrien – rotes Fleisch ist hier eine gute Quelle, ebenso Hähnchenfleisch. Als Nahrungsergänzung kann es auch während einer Therapie sinnvoll sein – 2-3g täglich sind eine gute Menge.
Vitamin A
Vitamin A regelt zusammen mit Omega 3 einen wichtigen Teil unseres Fettstoffwechsels. Es ist ein wichtiger Schalter in Deiner Zelle, um Proteine des Fettstoffwechsels zu bilden, indem es die Transkriptionsfaktoren PPARα und PPARγ aktiviert.
Cordyceps
Der Cordyceps ist ein asiatischer Heilpilz, der sich unter anderem positiv auf die Leber und den Fettstoffwechsel auswirkt. 1-2 Kapseln davon können ebenfalls nicht schaden, um der Lage Herr zu werden und die Energie im Körper zu erhöhen – denn der Cordyceps erhöht die Leistung der Schilddrüse und Nebennieren, und das nachhaltig.
Olivenöl
Die Fettsäuren im Olivenöl wirken sich positiv auf die Fettleber aus, doch es sind auch die Antioxidantien: Hydroxytyrosol ist so ein Super-Antioxidans, das in Olivenöl und Olivenblättern enthalten ist und die Leber in Tierstudien davor schützen konnte, sich zu einer Fettleber zu entwickeln. Es lohnt sich daher, in der Küche auf gutes Olivenöl umzustellen.
Bitterstoffe
Manche Bitterstoffe wirken sich aufgrund der erhöhten Gallenbildung und Erhöhung der Entgiftungsleistung positiv bei Fettleber aus. Besonders gut haben sich in Studien diese hervorgetan:
- Artischocke
- Mariendistel
- Löwenzahn

Die Artischocke gilt als “Klassiker” für die Regeneration der Leber.
Alle drei kannst Du als Lebensmittel (z.B. Löwenzahn als essbares Wildkraut) oder Nahrungsergänzung in Deinen Alltag integrieren.
Es gibt sicher noch weitere bittere Lebensmittel, die sich hier anbieten, ich möchte mich an der Stelle aber auf diese drei konzentrieren.
Einnahme-Schema: Ein Vorschlag
Neben einer natürlichen Ernährung können einige Nahrungsergänzungen hilfreich sein. Ein Vorschlag, wie eine tägliche Einnahme aussehen könnte:
- Je 5.000 IE Vitamin A* und Vitamin D (da beide zusammen agieren)
- 3-4g Omega 3-Fettsäuren als hochwertiges Fischöl (inkl. Olivenöl und Hydroxytyrosol)
- 3g L-Carnitin*
- 30g Protein aus Whey-Protein*
- 2 Kapseln Cordyceps Extrakt*
- 2 Kapseln Artischocke-Mariendistel-Extrakt*
- Bei Bedarf 2g Cholin
Persönliches Fazit und Ausblick
Fettleber ist eine Volkskrankheit und für viele eine tickende Zeitbombe. Ich hoffe daher, Dir mit diesem Beitrag ein wenig die Augen geöffnet zu haben, wie Du sie erkennst und was nachhaltig hilft.
Hast Du bereits Erfahrung mit dem Thema? Möchtest Du gerne etwas teilen? Ich freue mich auf Deinen Kommentar!
- Powell EE, Wong VW, Rinella M. Non-alcoholic fatty liver disease. Lancet. 2021 Jun 5;397(10290):2212-2224. doi: 10.1016/S0140-6736(20)32511-3. Epub 2021 Apr 21. PMID: 33894145.
- Cobbina E, Akhlaghi F. Non-alcoholic fatty liver disease (NAFLD) – pathogenesis, classification, and effect on drug metabolizing enzymes and transporters. Drug Metab Rev. 2017 May;49(2):197-211. doi: 10.1080/03602532.2017.1293683. Epub 2017 Mar 17. PMID: 28303724; PMCID: PMC5576152.
- Ipsen DH, Lykkesfeldt J, Tveden-Nyborg P. Molecular mechanisms of hepatic lipid accumulation in non-alcoholic fatty liver disease. Cell Mol Life Sci. 2018 Sep;75(18):3313-3327. doi: 10.1007/s00018-018-2860-6. Epub 2018 Jun 23. PMID: 29936596; PMCID: PMC6105174.
- Younossi ZM. Non-alcoholic fatty liver disease – A global public health perspective. J Hepatol. 2019 Mar;70(3):531-544. doi: 10.1016/j.jhep.2018.10.033. Epub 2018 Nov 9. PMID: 30414863.
- Pouwels S, Sakran N, Graham Y, Leal A, Pintar T, Yang W, Kassir R, Singhal R, Mahawar K, Ramnarain D. Non-alcoholic fatty liver disease (NAFLD): a review of pathophysiology, clinical management and effects of weight loss. BMC Endocr Disord. 2022 Mar 14;22(1):63. doi: 10.1186/s12902-022-00980-1. PMID: 35287643; PMCID: PMC8919523.
- Huang TD, Behary J, Zekry A. Non-alcoholic fatty liver disease: a review of epidemiology, risk factors, diagnosis and management. Intern Med J. 2020 Sep;50(9):1038-1047. doi: 10.1111/imj.14709. PMID: 31760676.
- Ghezelbash B, Shahrokhi N, Khaksari M, Ghaderi-Pakdel F, Asadikaram G. Hepatoprotective effects of Shilajit on high fat-diet induced non-alcoholic fatty liver disease (NAFLD) in rats. Horm Mol Biol Clin Investig. 2020 Feb 14;41(1):/j/hmbci.2020.41.issue-1/hmbci-2019-0040/hmbci-2019-0040.xml. doi: 10.1515/hmbci-2019-0040. PMID: 32083445.
- Jump DB, Depner CM, Tripathy S, Lytle KA. Potential for dietary ω-3 fatty acids to prevent nonalcoholic fatty liver disease and reduce the risk of primary liver cancer. Adv Nutr. 2015 Nov 13;6(6):694-702. doi: 10.3945/an.115.009423. PMID: 26567194; PMCID: PMC4642422.
- Parker HM, Johnson NA, Burdon CA, Cohn JS, O’Connor HT, George J. Omega-3 supplementation and non-alcoholic fatty liver disease: a systematic review and meta-analysis. J Hepatol. 2012 Apr;56(4):944-51. doi: 10.1016/j.jhep.2011.08.018. Epub 2011 Oct 21. PMID: 22023985.
- Vos MB, Lavine JE. Dietary fructose in nonalcoholic fatty liver disease. Hepatology. 2013 Jun;57(6):2525-31. doi: 10.1002/hep.26299. Epub 2013 May 1. PMID: 23390127.
- Corbin KD, Zeisel SH. Choline metabolism provides novel insights into nonalcoholic fatty liver disease and its progression. Curr Opin Gastroenterol. 2012 Mar;28(2):159-65. doi: 10.1097/MOG.0b013e32834e7b4b. PMID: 22134222; PMCID: PMC3601486.
- Hadzi-Petrushev N, Dimovska K, Jankulovski N, Mitrov D, Mladenov M. Supplementation with Alpha-Tocopherol and Ascorbic Acid to Nonalcoholic Fatty Liver Disease’s Statin Therapy in Men. Adv Pharmacol Sci. 2018 May 17;2018:4673061. doi: 10.1155/2018/4673061. PMID: 29887885; PMCID: PMC5985129.
- Souza-Mello V. Peroxisome proliferator-activated receptors as targets to treat non-alcoholic fatty liver disease. World J Hepatol. 2015 May 18;7(8):1012-9. doi: 10.4254/wjh.v7.i8.1012. PMID: 26052390; PMCID: PMC4450178.
- Rangboo V, Noroozi M, Zavoshy R, Rezadoost SA, Mohammadpoorasl A. The Effect of Artichoke Leaf Extract on Alanine Aminotransferase and Aspartate Aminotransferase in the Patients with Nonalcoholic Steatohepatitis. Int J Hepatol. 2016;2016:4030476. doi: 10.1155/2016/4030476. Epub 2016 May 11. PMID: 27293900; PMCID: PMC4879230.
- Davaatseren M, Hur HJ, Yang HJ, Hwang JT, Park JH, Kim HJ, Kim MJ, Kwon DY, Sung MJ. Taraxacum official (dandelion) leaf extract alleviates high-fat diet-induced nonalcoholic fatty liver. Food Chem Toxicol. 2013 Aug;58:30-6. doi: 10.1016/j.fct.2013.04.023. Epub 2013 Apr 18. PMID: 23603008.
- Bano A, Chaker L, Plompen EP, Hofman A, Dehghan A, Franco OH, Janssen HL, Darwish Murad S, Peeters RP. Thyroid Function and the Risk of Nonalcoholic Fatty Liver Disease: The Rotterdam Study. J Clin Endocrinol Metab. 2016 Aug;101(8):3204-11. doi: 10.1210/jc.2016-1300. Epub 2016 Jun 7. PMID: 27270473.
- Rector RS, Uptergrove GM, Morris EM, Borengasser SJ, Laughlin MH, Booth FW, Thyfault JP, Ibdah JA. Daily exercise vs. caloric restriction for prevention of nonalcoholic fatty liver disease in the OLETF rat model. Am J Physiol Gastrointest Liver Physiol. 2011 May;300(5):G874-83. doi: 10.1152/ajpgi.00510.2010. Epub 2011 Feb 24. PMID: 21350190; PMCID: PMC3094141.
- Priore P, Cavallo A, Gnoni A, Damiano F, Gnoni GV, Siculella L. Modulation of hepatic lipid metabolism by olive oil and its phenols in nonalcoholic fatty liver disease. IUBMB Life. 2015 Jan;67(1):9-17. doi: 10.1002/iub.1340. Epub 2015 Jan 28. PMID: 25631376.
- Feksa DL, Coelho RP, Aparecida da Costa Güllich A, Dal Ponte ES, da Costa Escobar Piccoli J, Manfredini V. Extract of Citrus maxima (pummelo) leaves improve hepatoprotective activity in Wistar rats submitted to the induction of non-alcoholic hepatic steatosis. Biomed Pharmacother. 2018 Feb;98:338-346. doi: 10.1016/j.biopha.2017.12.070. Epub 2017 Dec 27. PMID: 29274591.
Martin Auerswald ist studierter Biochemiker, Ernährungsberater, Mikronährstoffberater und Spiegel-Bestsellerautor.
Seine Lebensmission ist es, Menschen dabei zu unterstützen, ein gesundes, glückliches und erfülltes Leben zu führen. Mit seinen Beiträgen erreicht er jedes Jahr mehrere Millionen Menschen.





4 Kommentare
Hallo Martin,
Vielen Dank für deine super interessanten
Beiträge.
Da ich seit Jahren an zunehmender Müdigkeit leide….und auch seit Jahren zum Aderlass gehe……wegen Hämochromatose wollt ich gerne fragen ob diese Krankheiten auch zu Fettleber führen kann.
Bin schon neugierig auf deine Antwort:))
Liebe Grüße, Gabi
Hallo Gabi,
Soweit ich weiß nicht 🙂
Liebe Grüße,
Martin
Hallo Martin, ich würde gerne Mico Cord bestellen, lande aber bei der mitgegebenen Empfehlung nur bei Norsan! Finde dort den Heilpilz nicht. Muss ich dort besser suchen oder wie lautet die Bestelladresse!? Vielen Dank für die Hilfe!
LG Elke
Hallo Elke,
Danke für den Hinweis, den Fehler haben wir behoben!
Liebe Grüße,
Martin