Nahrungsergänzungen erhalten immer wieder heftigen Gegenwind. Die Ursachen dafür sind vielfältig – und oftmals nicht haltbar. Eben darum ist es notwendig, darüber aufzuklären.
Dieser Artikel soll einen Beitrag dazu leisten und erklären, warum Nahrungsergänzungen so häufig kritisiert werden.
Dieser Beitrag ist ausführlich geworden – er greift einige klassische Gegenargumente gegen Nahrungsergänzungen auf, sowie Gründe für die teils erhebliche Kritik. Du wirst merken, dass es oftmals um Verallgemeinerungen und Pauschalisierungen geht – und um Einzelbeispiele, die dann für eine ganze Branche gelten sollen.
Nach Lesen dieses Beitrags wirst Du anders über Nahrungsergänzungen denken.
Inhaltsverzeichnis
- 1 Konventionelle Medizin vs. Naturheilkunde
- 2 Schwierige Studienlage
- 3 Probleme, die mit Herstellern zusammenhängen
- 4 Kursierende Falschinformationen
- 5 Negative Auswirkung auf Arzneimittel
- 6 Wirtschaftliche Interessen und Lobbyismus
- 7 Patentierbarkeit
- 8 Es geht nur ums Geld
- 9 Fazit – Nahrungsergänzungen in der Kritik
Konventionelle Medizin vs. Naturheilkunde
Unser Medizinsystem ist durch die konventionelle Medizin sehr auf Medikamente fokussiert. Dies hängt mit wirtschaftlichen Gründen zusammen, aber auch mit einer zu einseitigen Auslegung der „evidenzbasierten Medizin“.
Die konventionelle Medizin versucht durch operative Eingriffe und Medikamente Prozesse im Körper so zu manipulieren, dass bestimmte Symptome, Marker oder Langzeitauswirkungen positiv ausfallen.
Die Naturheilkunde arbeitet vorwiegend daran, die Selbstheilungskräfte des Körpers durch diätetische Maßnahmen (Ernährung & Nahrungsergänzung) und physikalische (Hitze, Kälte, Massagen, Sport & Bewegung …) zu stärken.
Die konventionelle Medizin ist taktgebend, während die Naturheilkunde ein Nischendasein fristet und häufig missbilligend beäugt wird.
Arbeiten beide Medizinsparten zusammen, wird dies „integrative Medizin“ oder „Komplementärmedizin“ genannt.
In der konventionellen Medizin sind Nahrungsergänzungen nur selten Teil der therapeutischen Interventionen. In der Naturheilkunde ist es hingegen gängig, den Körper durch Nährstoffe (bei Defiziten) oder Naturheilmittel zielgerichtet zu unterstützen.
Dadurch haben Nahrungsergänzungen von Haus aus einen schweren Stand in unserem Medizinsystem.
Die auf Medikamenten ausgerichtete Medizin wurde zu Beginn des 20. Jahrhunderts als Akutmedizin entwickelt und etabliert, und das ist sie bis heute. Bei Akutfällen kann sie lebensrettend sein, aber bei chronischen-entzündlichen (Zivilisations-)Erkrankungen, die heutzutage weit verbreitet sind, kann sie oftmals keine Lösungen anbieten.
Zumindest, wenn Medikamente als primäre oder alleinige Therapie angesehen werden. Denn Ursachen für chronische Erkrankungen liegen in unserer Ernährung und Lebensführung, in mangelnder Bewegung und schlechtem Schlaf, in Toxinbelastung und Übergewicht, außerdem in Stress – und Nährstoffdefiziten.
Derlei Ursachen können nicht durch Medikamente beseitigt werden, sondern nur durch eine Umstellung der Lebensführung. Hierauf zielt die Naturheilkunde mit ihren Maßnahmen ab. Nahrungsergänzungen spielen dabei eine wichtige Rolle.
Fehlende Ärztebildung: Das Dilemma der konventionellen Medizin
Nahrungsergänzungen können unsere Gesundheit positiv beeinflussen, sind aber keine Arzneimittel. Dennoch wird z.B. von den Grünen verlangt, dass sie zukünftig noch von Ärzten verschrieben werden sollten.
Das birgt ein weiteres Problem: fehlende Kompetenz. In der Praxis ist es immer wieder erschreckend, wie wenig Mediziner durchschnittlich über Nährstoffe, Biochemie, gesunde Ernährung oder gar Nahrungsergänzungen wissen, denn nur die wenigsten Ärzte bilden sich in ihrem Arbeitsalltag über diese Themen weiter.
Nun gibt es Spezialisierungen, bei denen Nahrungsergänzungen fest integriert sind und erfolgreich eingesetzt werden: neben der Fachbezeichnung „Naturheilkunde“ sind es die Ernährungsmediziner, funktionellen Mediziner und Orthomolekularmediziner, die hier tolle Arbeit leisten. Auch viele Internisten und Sportmediziner bilden sich zunehmend weiter.
Wenn Mediziner jedoch flächendeckend als kompetente Instanz in Sachen Nährstoffe & Nahrungsergänzung gelten sollen, muss eine entsprechende Aus- und Weiterbildung gewährleistet werden, die sich am aktuellen wissenschaftlichen Stand und der Praxis orientiert.
Oder – und das ist wesentlich praxistauglicher – unser Medizinsystem wird integrativer und Mediziner, die keine ausreichende Fachexpertise für Nahrungsergänzungen aufweisen (z. B. aufgrund von Zeitmangel), arbeiten mit Gesundheitsexperten zusammen, die sich darauf verstehen.
Eine flächendeckende Aus- und Weiterbildung sollte sich jedoch an aktuellen Erkenntnissen aus Forschung und Praxis orientieren, nicht an D-A-CH-Referenzwerten der DGE, die nicht für aktuelle wissenschaftliche Empfehlungen bekannt ist.
Außerdem sollte eine solche Bildung das Wohl der Menschen zum Ziel haben und keine wirtschaftlichen oder lobbyistischen Interessen verfolgen.
Denn zwischen dem, was aus Forschung und Praxis bekannt ist und dem, was offiziell kommuniziert und empfohlen wird, klafft ein großer Spalt. Die sogenannte Wissenstranslation – von der Forschung in die Praxis – vollzieht sich vor allem bei naturheilkundlichen Erkenntnissen noch zu langsam.
Prävention spielt in der konventionellen Medizin keine Rolle
Nahrungsergänzungen können präventiv eingesetzt werden (zur Vorbeugung bestimmter Erkrankungen) oder begleitend, wenn bestimmte Beschwerden, Einschränkungen oder Krankheitsbilder vorliegen.
Zur Prävention gibt es bei einigen Nahrungsergänzungen überzeugende Studien, die jedoch nicht wahrgenommen werden. In der konventionellen Medizin, die auch als „Reparaturmedizin“ beschrieben werden kann, spielt Prävention leider keine große Rolle.
Da viele Menschen Nahrungsergänzungen zur Gesunderhaltung und Prävention einsetzen, werden sie von der konventionellen Medizin belächelt und Nahrungsergänzungen werden als „Geldmacherei“ abgetan.
Dabei können Nahrungsergänzungen zur Prävention beitragen, ebenso wie eine gesunde Ernährung und Lebensführung. Dies gilt insbesondere für eine gute Versorgung mit Mikronährstoffen.
Hier ein paar Beispiele dafür:
- Eine Meta-Analyse des Deutschen Krebsforschungszentrums in Heidelberg [2] errechnete, dass die Einnahme von Vitamin-D-Präparaten (unabhängig von der Menge) die Krebssterblichkeit um 13 % senkt. Damit könnten in ganz Europa 130.000 Krebstote verhindert werden.
- Eine Meta-Analyse von iranischen Forschern [3] kam zum Ergebnis, dass ein Vitamin-D-Blutwert von mindestens 35 ng/ml das Demenzrisiko im Vergleich zu einer Vitamin-D-Insuffizienz (10–20 ng/ml) mehr als halbiert.
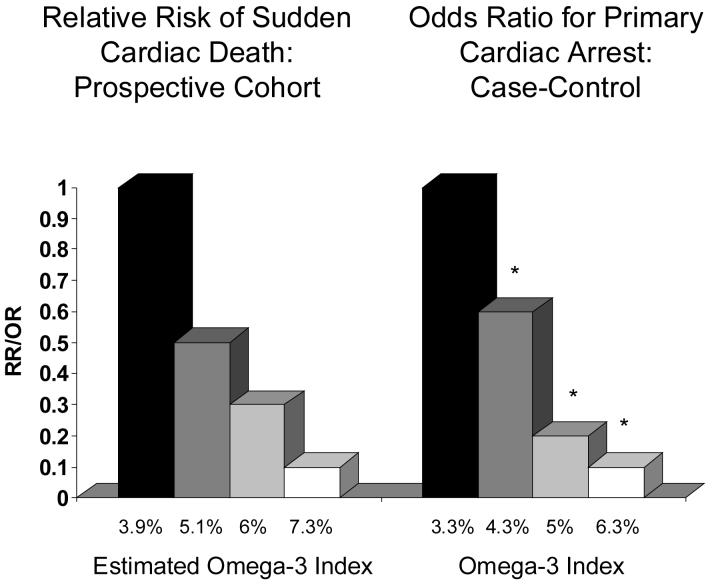
- Eine weitere Studie [4] zeigte, dass die Personen mit dem höchsten Omega-3-Index über einen Zeitraum von 17 Jahren im Vergleich zu den Personen mit dem geringsten eine um etwa 80-90 % geringere Wahrscheinlichkeit für plötzlichen Herztod (z. B. Herzinfarkt) hatten.
- Ein Vitamin-D-Blutwert von unter 19 ng/ml erhöht das Risiko eines schweren Covid-19-Verlaufs drastisch [5] und erhöht die Wahrscheinlichkeit, innerhalb von 30 Tagen an Covid-19 zu sterben, um 33 %.
- Eine Studie [6] errechnete für Personen mit einem höheren Omega-3-Index eine höhere Lebenserwartung von 5 Jahren (ähnliche Ergebnisse zeigen sich, wenn mit dem Rauchen aufgehört wird).
Derlei Erkenntnisse sollten in die medizinische Praxis integriert werden, um der Zunahme der Zivilisationserkrankungen und der damit einhergehenden Überlastung des Gesundheitssystems entgegenzuwirken.
Eine umfassende Aufklärung würde nicht nur der Gesundheit der Menschen zugutekommen, sondern auch der Wirtschaft: Eine bessere Vitamin-D-Versorgung der Bevölkerung (800–3000 IE täglich je nach Studie) könnte jährlich Milliarden an Krankheitskosten (durch z. B. Infektionskrankheiten, Depressionen, Autoimmunerkrankungen, Herz-Kreislauf-Erkrankungen und Knochenbrüche) sparen. In der älteren Bevölkerung (ab 60 bis 70 Jahren) sind die Kosten-Nutzen-Rechnungen am stärksten [7], doch Vorteile ergeben sich natürlich für jede Altersgruppe.
Lebensqualität: Nicht relevant in der konventionellen Medizin
In der konventionellen Medizin geht es aufgrund der einseitigen Auslegung der evidenzbasierten Medizin und RCTs (= randomisierte kontrollierte Studien) meist um harte Fakten und Zahlen. Um Risiken, Kosten, Nutzen und Todesfälle.
Die Lebensqualität der Menschen wird selten thematisiert. In der Naturheilkunde spielt sie jedoch eine zentrale Rolle und kann durch gezielte Nahrungsergänzung beeinflusst werden.
Hierzu gibt es Studien mit Menschen, die an Vorerkrankungen leiden:
- Der Reishi-Pilz verbessert die Lebensqualität bei Krebspatienten während der Chemotherapie [8], wie eine Analyse der Cochrane-Collaboration herausfand.
- Der Cordyceps sinensis (ebenfalls ein Vitalpilz) verbessert die Symptomatik und Lebensqualität bei mittelschwerem bis schwerem Asthma [9].
- Patienten mit multipler Sklerose profitieren durch erhöhten Fischkonsum oder Omega-3-Supplementierung durch eine höhere Lebensqualität und geringere Symptomatik [10].
- Bei Fibromyalgiepatienten kann die Kombination eines Schmerzmittels mit Vitamin D die Schmerzen besser senken und die Lebensqualität effektiver steigern als die alleinige Verwendung eines Schmerzmittels [11].
Doch auch gesunde Menschen profitieren von einer Ergänzung. So sorgt z. B. Panax ginseng für eine höhere Lebensqualität [12]. Ähnliche Studien haben dies für Naturheilmittel wie Reishi und andere Nährstoffe (bei Beseitigung eines Defizits) nachgewiesen, z. B. Vitamin D, Omega-3-Fettsäuren, Magnesium oder Jod.
Das ist nicht verwunderlich: Da Nährstoffe für unseren Körper essenziell sind und wichtige Funktionen haben, verbessert sich in der Regel auch die Lebensqualität, wenn Defizite beseitigt werden.
Die Betonung liegt hier auf einer zielgerichteten Nahrungsergänzung.
Schwierige Studienlage
Auch einige Probleme, die sich durch Studien ergeben, sorgen dafür, dass Nahrungsergänzungen in der Kritik stehen.
Cherrypicking, Goldstandardstudien und Co.
Kaum ein Satz ist in Bezug auf Nahrungsergänzungen häufiger zu lesen: Ihr Nutzen ist wissenschaftlich nicht erwiesen.
Das ist schlichtweg falsch. Nicht nur, dass es sich um eine Verallgemeinerung handelt, die nicht haltbar ist – bei manchen Nahrungsergänzungen, vor allem im Bereich der Mikronährstoffe, ist die wissenschaftliche Evidenz geradezu erdrückend.
Allerdings werden entsprechende Studien ignoriert. Oder es werden einzelne verwendet, um zu belegen, dass „Nahrungsergänzungen nichts taugen“. Sogenanntes „Cherrypicking“. Hierbei werden nur die Studien herangezogen, die eine bestimmte These belegen, und alle anderen werden ausgeklammert. Dies wird oft bei Vitamin D und Omega-3-Fettsäuren beobachtet.
Ein großes Problem ist, dass bei Nahrungsergänzungen genau die Art Studien gefordert werden, die auch in der „evidenzbasierten Medizin“ für Medikamente durchgeführt werden. Das ist aus folgenden Gründen problematisch:
- Nahrungsergänzungen sind nicht einheitlich und standardisiert. Bei isolierten Einzelstoffen, z. B. Nährstoffen, ist dies theoretisch möglich – aber die Bioverfügbarkeit und effektiv eingesetzte Dosierung kann variieren. Schwieriger wird es bei Essenzen (dazu gehören auch z. B. Omega-3-Fettsäuren) und Extrakte (ein Heißwasserextrakt vom Reishi unterscheidet sich sehr von einem Dual-Extrakt).
- Großangelegte Studien sind teuer und müssen bezahlt werden. Die Finanzierung erfolgt in der Regel durch Firmen, die Produkte finanzieren. Das ist bei Großkonzernen (Pharmaunternehmen) leichter machbar als bei kleinen oder mittelständischen Firmen im Nahrungsergänzungsbereich, denen das Geld für großangelegte Studien fehlt.
- Bei Nahrungsergänzungen werden grundsätzlich Studien nach Goldstandard gefordert: Placebo-kontrolliert, doppelblind-randomisiert, über einen längeren Zeitraum, mit einer großen Teilnehmerzahl. Neben der finanziellen Herausforderung ist dies auch praktisch nicht immer möglich: Medikamente lassen sich verblinden, gesunde Lebensmittel, Extrakte und viele Nährstoffe weniger.
- Vorher-nachher: Besonders bei Nährstoffstudien wird häufig verpasst, die Blutwerte der Teilnehmer vorher und nachher zu überprüfen. Es wird eine bestimmte Dosis über einen bestimmten Zeitraum genommen – aber nicht überprüft, wie sich die Blutwerte (Pharmakokinetik) über die Zeit verändern. Bei Medikamenten ist dies Standard, bei Nährstoffen selten.
- Jeder Mensch ist individuell und hat andere Bedürfnisse, Vorerkrankungen, Vorlieben, körperliche Gegebenheiten und einen anderen Alltag. Es bedarf einer individuellen Herangehensweise bei der Aufklärung, Beratung, Analyse.
In der Theorie ist es ratsam und erstrebenswert, für Nahrungsergänzungen genauso hochwertige Studien zu fordern, wie das bei Medikamenten der Fall ist.
In der Praxis ist dies schwer durchführbar, da es mit der Finanzierung, Standardisierung, Qualitätssicherung, Pharmakokinetik, Doppelblind-Randomisierung bei Nahrungsergänzungen zuweilen hakt.
Fragwürde Studien
Für die Argumentation gegen Nahrungsergänzungen gibt es vereinzelte Studien, die häufig herangezogen werden, um zu belegen, dass die Einnahme von Nahrungsergänzungen gefährlich sein und krank machen kann.
Zu diesen Studien sei angemerkt, dass es sich häufig um Korrelationen (A und B passieren gleichzeitig) handelt, nicht um kausale Zusammenhänge (A führt zu B). Weitere Probleme bestehen in der Qualität eingesetzter Produkte und im Studiendesign.

Das Etikett “Studie” allein ist kein Qualitätssiegel.
ß-Carotin und das Lungenkrebsrisiko
Der Star unter den Studien aus der Kategorie „Nahrungsergänzungen können gefährlich sein“ ist eine Meta-Analyse aus dem Jahr 2008 [16]. Darin wurde untersucht, wie sich die Einnahme von Multivitaminpräparaten bei Rauchern auf das Lungenkrebsrisiko auswirkt.
Die Studie kommt zu dem Schluss, dass die Einnahme von 20 bis 30 mg ß-Carotin (einem Karotinoid, das Karotten seine typische Farbe verleiht) über einen Zeitraum von 5 bis 8 Jahren bei Rauchern das Lungenkrebsrisiko um 18 % erhöht.
Daraus wurde dann die Aussage abgeleitet, dass ß-Carotin (bzw. Nahrungsergänzungen im Allgemeinen) das Krebsrisiko erhöhen kann.
Dies ist aus verschiedenen Gründen falsch:
- Die Studie hat eine Korrelation untersucht. Daraus kann kein Kausalzusammenhang abgeleitet werden.
- Es wurden fast 50 unterschiedliche Multivitaminpräparate untersucht. Den Zusammenhang einzelner Nährstoffe in dieser großen Datenmenge mit einem Krankheitsrisiko in Verbindung zu bringen, ist fragwürdig.
- 20 bis 30 mg ß-Carotin ist ein Vielfaches von dem, was über die Ernährung aufgenommen werden kann, und eine Menge, die heute selten empfohlen wird.
- Der fragliche Zusammenhang wurde bei Rauchern gefunden, nicht bei Nichtrauchern.
- ß-Carotin ist ein Einzelstoff (kein Nährstoff), ein einzelnes Antioxidans, das hier aus seinem natürlichen Kontext (dem Lebensmittel) gerissen wurde. Bei einem Vollspektrumextrakt sind solche Ergebnisse nicht zu erwarten.
Das Ergebnis der Studie ist zweifelhaft und weder auf die Gesamtbevölkerung noch auf Nahrungsergänzungen im Allgemeinen anwendbar.
Omega 3-Fettsäuren und das Risiko für Vorhofflimmern
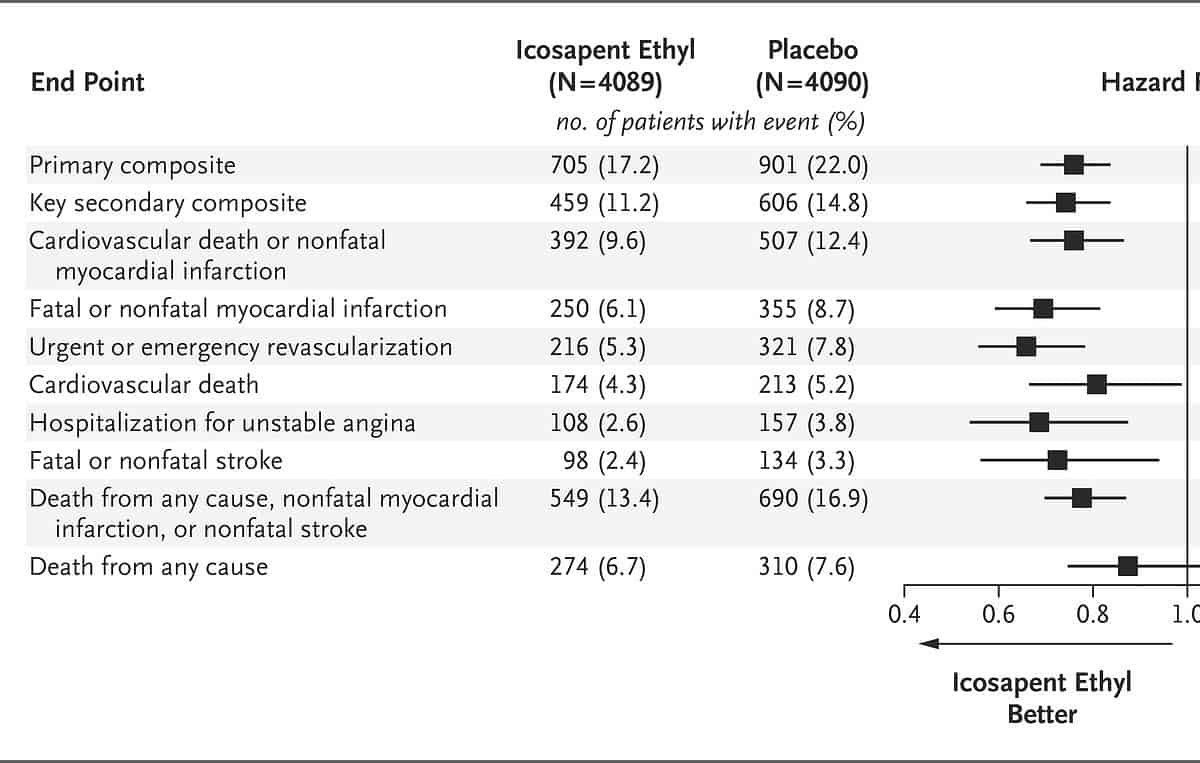
Noch ein Klassiker: Omega-3-Fettsäuren sollen das Risiko für Vorhofflimmern erhöhen. Dies wurde sowohl in Meta-Analysen [17] als auch in Langzeitstudien wie der REDUCE-IT [18] oder der STRENGTH-Studie [19] untersucht. Bei den Meta-Analysen zeigen einige Studien einen Zusammenhang zwischen Omega-3-Ergänzung und Vorhofflimmern, andere nicht.
Die REDUCE-IT und die STRENGTH-Studie zeigen einen statistischen Zusammenhang, weisen jedoch methodische Mängel auf oder kommen zu einem gänzlich anderen Ergebnis – was die Frage aufwirft, warum sie überhaupt kursieren.
Wenn Du Dich etwas tiefer in beide Studien einlesen möchtest, klicke gern auf „+“:
Bei Meta-Analysen im Nahrungsergänzungsbereich stellt sich oftmals die Frage, ob sie überhaupt aussagekräftig sind: die untersuchten Personen, die Produkte/Stoffe, Dosierungen, Blutwerte und andere Faktoren sind so heterogen (verschieden), dass sie eigentlich nicht „in einen Topf geworfen“ werden sollten.
Studien, die den Zusammenhang der Blutwerte (Omega-3-Index) mit dem Risiko für Herz-Kreislauf-Erkrankungen oder sogar plötzlichem Herztod (z. B. durch Herzinfarkt) erforschen, kommen zu einem ganz anderen Ergebnis: Nämlich, dass eine gute Omega-3-Versorgung (Omega-3-Index von mindestens 7.3 %) das Risiko eines plötzlichen Herztodes um ca. 90 % senkt [20]!
Probleme, die mit Herstellern zusammenhängen
Es gibt viele seriöse Hersteller für Nahrungsergänzungsmittel, doch leider auch genug andere, die durch ihre Arbeit dafür sorgen, dass Supplemente einen schweren Stand haben.
Fehlende Transparenz
Pharmaunternehmen müssen im Sinne der Good Manufacturing Practice (GMP, „gute Herstellerpraxis“) genau nachweisen, wie die Produkte entstehen, was enthalten ist und was nicht. Volle Transparenz, sozusagen.
Bei Nahrungsergänzungen ist dies nicht der Fall. Gute Hersteller kommunizieren, woher ihre Produkte stammen und was sie enthalten; sie führen chemische Analysen und Reinheitsanalysen durch. Doch das müssen sie nicht.
Werden manche Hersteller darauf angesprochen, wird geantwortet, dass dies „Geschäftsgeheimnisse“ sind und sie nicht möchten, dass sie von anderen Firmen kopiert und unterboten werden. Aus unternehmerischer Sicht nachvollziehbar – aber nicht gut im Sinne der Transparenz und Gesundheit der Kunden.
Solange nicht mehr Transparenz gefordert wird, werden Nahrungsergänzungen weiterhin in der Kritik stehen.
Bodenloses Marketing
Wir alle haben schon einmal Werbeanzeigen von Nahrungsergänzungsmitteln gesehen, die unseriös wirken und fassungslos machen. Da werden Heilversprechen gegeben und jede Menge haarsträubende Aussagen getätigt.
Viele dieser Werbeanzeigen zielen darauf ab, Angst bei Hilfesuchenden zu schüren und sie so zum Kauf zu bewegen. Besonders häufig sind diese Werbeanzeigen im Bereich Abnehmen, Anti-Aging, Schönheit und Entgiftung („Detox“) zu sehen.
Versteh mich nicht falsch: Ich lehne diese Bereiche nicht ab – unseriöses Marketing allerdings schon, denn nicht jedes Produkt, das beworben wird, ist auch sicher und gut. Es kommt so häufig vor, dass irgendein Mittel einen Hype auslöst und sich am Ende doch nur als Luftschloss entpuppt.
Wie kannst Du Dich davor schützen?
Indem Du Dir gute Quellen suchst, auf die Du in puncto Nahrungsergänzung vertrauen kannst. Ebenso Ansprechpartner mit Fachexpertise, die Du nach bestimmten Produkten fragen kannst.
Kursierende Falschinformationen
Wenn behauptet wird, dass Nährstoffdefizite nur sehr selten sind, wird meist im selben Atemzug gewarnt, dass Nahrungsergänzungen (insbesondere Nährstoffe) bei Überdosierung schwere Nebenwirkungen verursachen können.
Dabei wird ignoriert, dass eine Unterversorgung (bzw. ein klinischer oder subklinischer Mangel) sehr viel häufiger vorkommt als eine Überversorgung.
Für viele Nährstoffe gilt, dass der Körper bei oraler Einnahme (über Nahrung oder Nahrungsergänzung) nur so viel aufnimmt, wie er benötigt. Hier sollte zwischen Nährstoffen unterschieden werden, die faktisch überdosiert werden können (z. B. fettlösliche Vitamine), und solchen, bei denen keine Überdosierung bekannt ist (z. B. B-Vitamine).
Dann gibt es noch Graubereiche:
- Hierzu zählen Nährstoffe, bei denen nur bestimmte Formen Überdosierungen auslösen können. So kann sich Selen als Selenomethionin im Körper anreichern und Überdosierungserscheinungen nach sich ziehen, als Natriumselenit jedoch nicht. Eine Lösung: gute Aufklärung sowie Aus- und Weiterbildung von Fachpersonal.
- In den Graubereich fallen auch Nährstoffe, von denen der Körper nur aufnimmt, was er braucht. Ein „Zuviel“ führt dann zu Verdauungsbeschwerden wie z. B. Durchfall. Dies ist bei Magnesium (ab einer täglichen Dosierung von 600 bis 800 mg) und Vitamin C (ab einer täglichen Dosierung von 3 bis 6 g) der Fall, aber auch wieder individuell (je nach Bedarf).
Zu einer Überdosierung von Nährstoffen kommt es in der Praxis selten. Fälle von Vitamin-D-Überdosierungen sind nur in Einzelfällen in der Wissenschaftsliteratur beschrieben und auch nur, wenn keine Aufklärung und Beratung stattfanden.
Bei Vitamin D ist bekannt, dass es erst ab einer längeren Einnahme von großen Mengen Vitamin D (40.000 IE täglich und mehr für mindestens 12 Wochen) zu Nebenwirkungen kommt [13]. Das ist ein Vielfaches von dem, was für die Versorgung eigentlich benötigt wird (2.000–5.000 IE täglich).
Bei Omega-3-Fettsäuren sind Überdosierungen in der Literatur gänzlich unbekannt, sofern ein qualitativ gutes Produkt eingenommen wird.
Man muss unterscheiden zwischen einer rechnerischen Überdosierung, die sich am Referenzwert orientiert (der für die meisten Nährstoffe zu niedrig angesetzt ist und stark vom Optimum abweicht) und einer echten Überdosierung mit Überdosierungserscheinungen und Nebenwirkungen. Letzteres kommt sehr selten vor, wenn gute Aufklärung und Beratung stattgefunden haben.
Viel verbreiteter sind hingegen Nährstoffdefizite. Nicht nur rein rechnerisch, sondern tatsächlich. Dies zeigt eine Studie des Robert Koch-Instituts über Vitamin D [14], die Nationalen Verzehrsstudie II [15] sowie weitere großangelegte Studien zur Nährstoffversorgung der Bevölkerung. Die folgenden Nährstoffe liegen häufig im Mangel vor, während es nur sehr selten zu einer Überdosierung kommt:
- Vitamin D
- Omega-3-Fettsäuren
- Vitamin K2
- Jod
- Magnesium
- Zink
- Eisen
- Selen
- Coenzym Q10 (ab einem Alter von 40 Jahren)
- Folsäure (Vitamin B9)
- Cobalamin (Vitamin B12)
Natürlich sollten diese Nährstoffe nicht „auf gut Glück“ und ohne vorherige Aufklärung und Beratung eingenommen werden. Doch bei vorgehender Anamnese, idealerweise einer Vollblutanalyse, kann eine zielgerichtete und individuell angepasste Einnahme von qualitativ hochwertigen Nahrungsergänzungen zur Deckung des Nährstoffbedarfs beitragen.
Negative Auswirkung auf Arzneimittel
Ein häufiges Argument gegen Nahrungsergänzungen ist, dass sie sich negativ auf die Therapie mit Arzneimitteln auswirken können.
Das stimmt. Manche Nahrungsergänzungen können das tatsächlich. Aus diesem Grund ist besonders bei Medikamenteneinnahme dringend eine gute Beratung notwendig.
Was jedoch genauso relevant ist: Arzneimittel können den Bedarf von Mikronährstoffen erhöhen, indem sie den Verbrauch steigern oder die Aufnahme beeinträchtigen.
Hierzu gibt es von Uwe Gröber und Prof. Klaus Kisters unzählige Veröffentlichungen, die erklären, auf welche Mikronährstoffe sich welche Medikamente (bzw. Medikamentenklassen) auswirken können. Die Ergebnisse aus über 30 Jahren Forschung haben beide Autoren im gemeinsamen Werk „Arzneimittel als Mikronährstoff-Räuber: Was Ihr Arzt und Apotheker Ihnen sagen sollten“ (Wissenschaftliche Verlagsgesellschaft, 2022) zusammengetragen.
Daher ist es wichtig, bei der Einnahme von Medikamenten auf bestimmte Nährstoffe zu achten. Auch hier gilt: nicht wahllos und blind Nahrungsergänzungen schlucken, sondern zunächst eine Blutanalyse vornehmen und im Bedarfsfall ergänzen.
- Antidiabetika (z. B. Metformin): Vitamin B9, B12, Magnesium, Chrom
- Glucocorticoide (z. B. Cortison): Vitamin C, Vitamin D
- Protonenpumpeninhibitoren: Vitamin B9, B12, Magnesium
- Antibabypille: Vitamin C, Vitamin E, Zink, B-Vitamine
- Analgetika (Schmerzmittel wie Ibuprofen, ASS): Vitamin C, E, Eisen, Omega-3-Fettsäuren
- Antidepressiva: Magnesium, Omega-3-Fettsäuren, Coenzym Q10, B-Vitamine
- Statine: Vitamin D, Selen, Coenzym Q10
- Diuretika: Magnesium, Kalium, Zink, B-Vitamine
- Immunsuppressiva: Magnesium, Kalium, Omega-3-Fettsäuren
- Methylphenidat (RitalinTM): Zink, Magnesium, Omega-3-Fettsäuren
- Methotrexat: Folsäure (B9)
Wirtschaftliche Interessen und Lobbyismus
Die offiziellen Leitlinien und Empfehlungen in der Medizin werden auch durch wirtschaftliche Interessen und Lobbyismus beeinflusst.
Hier müssen wir der Wahrheit ins Auge blicken: Der Pharmasektor ist ein riesiger Industriezweig in Deutschland, der großen wirtschaftlichen Einfluss besitzt, Interessen verfolgt und eine starke Lobby hinter sich hat.
Die Naturheilkunde hat im Vergleich dazu wenig Einfluss. Ein Apfel hat keine Vereinigung von Apfelbauern, die sich für ihn einsetzt, und auch Nahrungsergänzungen haben keine Lobby, die auf wirtschaftspolitischer Ebene viel bewirken kann.
Zwar sehe ich im Abendfernsehen immer häufiger Werbungen für Nährstoffpräparate von bekannten Unternehmen. Und auch große Fische wie Bayer haben sich 2022 in Internetnahrungsergänzungsfirmen eingekauft. Hier ist in Zukunft von stärkerer Lobbyarbeit auszugehen.
Aktuell ist jedoch Realität, dass im Nahrungsergänzungssektor wenig passiert, um auf politischer oder medizinischer Ebene einen besseren Stand von Nahrungsergänzungen zu erzielen.
Patentierbarkeit
Ein großer Unterschied zwischen Nahrungsergänzungen und Medikamenten ist die Patentierbarkeit. Pharmaunternehmen wenden riesige Geldsummen auf, um neue Medikamente mit bestimmten physiologischen Wirkungen zu erforschen, in Studien zu belegen und auf den Markt zu bringen.
Handelt es sich um einzigartige Chemikalien, können diese patentiert und dann bis zu 25 Jahre exklusiv von diesem Unternehmen vertrieben werden. Das können dann sogenannte „Blockbuster“ werden, die Milliardenumsätze bringen.
Naturstoffe wie Vitamine, Mineralstoffe oder Pflanzenextrakte sind nicht patentierbar – und daher weniger interessant für Großkonzerne.
Es geht nur ums Geld
Ein gängiger Kommentar, wenn es um Nahrungsergänzungen geht, ist, dass „es nur ums Geld geht“. Nur deshalb werden Nahrungsergänzungen verkauft und empfohlen.
Hier geht es um Glaubenssätze und unsere Einstellung zum Thema Geld. Nicht um die Produkte.
Also: Darf jemand, der mir ein Produkt empfiehlt, Geld damit verdienen?
Die Antwort lautet Ja. Und warum auch nicht? Diese Person hat sich Zeit für Dich genommen, hat Dich aufgeklärt, hat womöglich langjährige Fachexpertise und Erfahrung. Warum darf das nicht wertgeschätzt werden?
Sicher gibt es Menschen, von denen Du keine gesundheitlichen Tipps und Empfehlungen annehmen möchtest, und fragwürdige Nahrungsergänzungen.
Aber es gibt auch Produkte, die Dir helfen können, und qualifizierte Menschen, die Dir eben diese empfehlen und Dich dadurch vor einer schlechten Kaufentscheidung bewahren.
Außerdem vergessen wir, dass es Berufsgruppen gibt, bei denen es normal ist, dass mit der Empfehlung oder dem Verkauf von Produkten zusätzlich Geld verdient wird:
- Arztpraxen verdienen Geld mit dem Verkauf ergänzender Produkte. Auch erhalten viele Ärzte Honorare von Pharmaunternehmen und besuchen von Pharmaunternehmen finanzierte Symposien sowie Kongresse und erhalten andere geldwerte Vorteile. Ist ihre Arbeit deshalb nicht ernst zu nehmen?
- Friseurstudios verdienen zusätzliches Geld mit dem Verkauf oder der Empfehlung von Haarpflegeprodukten.
- Apotheken verdienen zusätzliches Geld über den Verkauf von Bonbons oder Fruchtsäften.
Bei diesen drei Fällen ist es für uns normal, eine Empfehlung anzunehmen. Ein Grund dafür ist der sogenannte „Halo-Effekt“ (Heiligenschein-Effekt). Tritt jemand als Autorität auf, z. B. ein Arzt, ist es wahrscheinlicher, dass wir unhinterfragt eine Empfehlung annehmen. Das ist nicht immer ratsam und eine Form der kognitiven Verzerrung. Die Beispiele sollen auch lediglich zeigen, dass es Bereiche gibt, in denen es für uns normal ist.
Die Empfehlung ist die älteste Form des Marketings. Bei einer Empfehlung sollte jedoch der Nutzen, den eine andere Person daraus zieht, und das Vertrauen beider zueinander im Vordergrund stehen. Geld ist zweitranging.
Fazit – Nahrungsergänzungen in der Kritik
Wie Du gemerkt hast, ist die Liste an Punkten, die dafür sorgen, dass Nahrungsergänzungen einen schweren Stand haben, sehr, sehr lang – und noch nicht einmal vollständig. In einem anderen Artikel habe ich mich Mythen und Vorurteilen auseinandergesetzt, die das Ganze noch weiter verkomplizieren.
Aus diesem Grund bedarf es guter Aufklärung, nicht nur unter Experten, sondern auch in der Bevölkerung. Auf SchnellEinfachGesund wollen wir einen Beitrag dazu leisten.
Martin Auerswald ist studierter Biochemiker, Ernährungsberater, Mikronährstoffberater und Spiegel-Bestsellerautor.
Seine Lebensmission ist es, Menschen dabei zu unterstützen, ein gesundes, glückliches und erfülltes Leben zu führen. Mit seinen Beiträgen erreicht er jedes Jahr mehrere Millionen Menschen.





2 Kommentare
Lieber Martin,
du bringst es wieder mal ausgezeichnet auf den Punkt.
Besser zusammengefasst/kommuniziert als hier habe über dieses Thema bisher noch nirgends gelesen/gehört. Das Buch wird sicher der Hammer!
Vielen Dank für deine Arbeit und weiter so 🙂
LG Daniel
Danke Daniel! 🙂